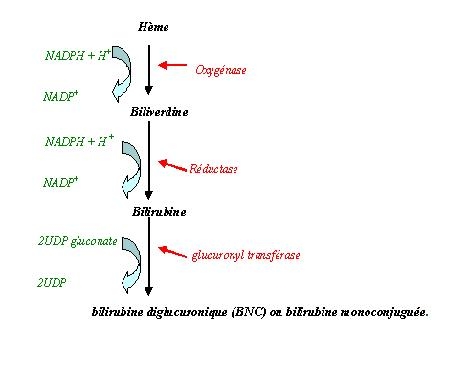
1. Métabolisme de la bilirubine .
L'hème subit au niveau de la rate une oxydation par une hème oxydase donnant de la biliverdine avec ;
- formation de CO (monoxyde de carbone)
- libération de fer
- globine dégradée en acides aminés qui vont dans le « pool des acides aminés »
a) origine de l'hème .
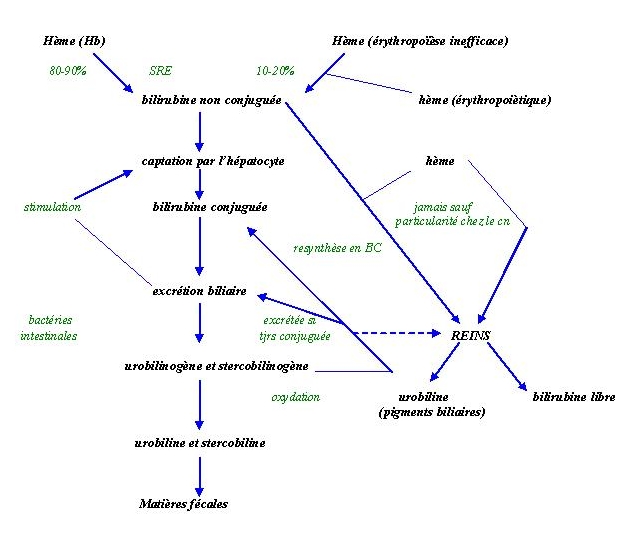
80 à 90% viennent des vieux GR dont l'Hb est détruite au niveau de la rate par le système réticulo endothélial .
Les 10 à 15 autres % viennent ;
- De l'hème contenu dans les cellules précurseurs des GR (érythropoïèse inefficace).
- Des enzymes (catalase, peroxydase)
- Des protéines (Mb, cytochrome)
Il y a ensuite formation de bilirubine par une réductase à NADPH. La bilirubine est non conjuguée et non soluble. Elle voyage dans le sang liée à la sérum albumine. La bilirubine non conjuguée (BNC) quitte alors la rate et est captée par le foie où la glucuronyl transférase la transforme en bilirubine conjuguée (BC) avec ;
- soit 2 acide glucuronique (bilirubine conjuguée)
- soit 1 acide glucuronique (bilirubine mono conjuguée).
- Chez l'homme :
Une molécule de sérumalbumine peut fixer 2 molécules de BNC. Il existe 2 sites : l'un à forte affinité et l'autre à faible affinité.
1dl de plasma peut fixer 60 mgr de bilirubine. La concentration de bilirubine plasmatique normale est de 1mgr/dl. Il n'y a pas de danger de saturation de la sérum albumine.
- Chez les animaux :
Une molécule de sérumalbumine ne peut fixer qu'une seule molécule de BNC. En plus la sérumalbumine sert à transporter d'autres substances (antibiotiques, AC...). Il y a danger de saturation si on traite un animal par un antibiotique, surtout si en même temps il y a bilirinémie. L'excès de bilirubine va dans ce cas précipiter au niveau des membranes et surtout au niveau des membranes du système nerveux.
La bilirubine conjuguée est ensuite excrétée dans la bile.
Il existe une étape limitante dans la captation de la BNC par le foie ; elle dépend en effet de l'excrétion de la BC dans la bile. Il ne peut donc y avoir captation s'il n'y a pas excrétion.
Dans l'intestin, la solubilité de l'eau devient possible grâce à la conjugaison au niveau du foie. Les bactéries intestinales hydrolysent la BC et la réduisent en urobilinogène et stercobilinogène.
La majeure partie passe dans le foie (cycle entéro-hépatique) où ;
- Soit elle est resynthétisée en BC et réexcrétée.
- Soit passe directement dans la bile si elle est encore sous forme conjuguée.
Une petite partie passe dans le rein où elle devient l'urobilinogène (= pigments biliaires).
La majorité de l'uro et du stercobilinogène est éliminée dans les matières fécales
2. Dosages biologiques .
a) pigments biliaires urinaires normaux.
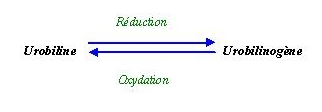
Ce sont l'urobiline et l'urobilinogène
Il existe des bandelettes ou des méthodes chimiques basées sur la réaction ;
- Méthode de Watson.
Dosage de l'urobiligenèse par le réactif d'Ehrlich (hypoxyde ferreux).
-Test de Scheseiger
On dise l'urobiline par l'acétate de zinc.
On ne retrouve jamais de bilirubine dans les urines car dans les conditions normales, la sérumalbumine ne passe pas au niveau des reins.
EXCEPTION : Chez 60% des chiens ; au niveau des néphrons de ces chiens, il existe un
système enzymatique de métabolisme de l'Hb en cas d'hémolyse. L'hème
donne de la bilirubine conjuguée (conjugaison au niveau du rein plutôt qu'au
niveau du foie).
a) Bilirubine conjuguée urinaire.
- bandelettes : révélatrices
- Pastilles : constituées de benzène plus un composé déazoté qui fixe la BC
- Test de Gmelin : L'HNO3 oxyde la bilirubine en biliverdine.
- Test de Harisson : On fait un contre test au chlorure de benzène à 10%. La bilirubine précipite et régit avec le réactif de Fouquet.
- Test au bleu de méthylène :
c) Bilirubine sérique.
Normalement dans le sang, on ne trouve que la BNC. La présence de BC dans le sang est toujours pathologique car elle est normalement excrétée par le rein.
On dose la bilirubine sérique par le réactif de Van Den Bergh : on ajoute comme réactif le chlorure de diazobenzène qui donne avec la bilirubine un composé de couleur rouge qui est mesué par colorimétrie.
- Test de la bilirubine directe .
On dose uniquement la bilirubine soluble, c'est-à-dire la bilirubine conjuguée du plasma. Comme elle est normalement excrétée par le rein, sa présence est toujours pathologique.
- Test de la bilirubine indirecte.
On dose à la fois la BC qui est soluble et la bilirubine libre qui liée à la sérumalbumine. On traite préalablement le plasma avec un détergent qui solubilise la bilirubine libre. On dose la BC avec le composé diazoté. La différence entre le test de la bilirubine directe et celui de la bilirubine indirecte nous donne la bilirubine non conjuguée.
Il faut être prudent car il existe des différences importantes au niveau des valeurs selon que l'on laisse le composé diazoté plus ou moins longtemps en contact avec le plasma.
3. Pathologies .
Elle concernent les hyperbilirubinémie ; en général, une hyperbilirubilinémie s'accompagne d'un ictère et de différents symptômes.
L'ictère : - coloration jaune des ligaments et muqueuses
- selles décolorées et urines foncée
En se basant sur le métabolisme normal de la bilirubine il existe 5 causes provoquant une hyperbilirubinémie :
1) Surproduction de BNC .
- soit si hémolyse (excès d'HB dégradée)
- soit si augmentation de l'érythropoïèse inéfficace
2) Défaut de captation par les hépatocytes.
La bilirubine reste dans le sang en cas ;
- de jeûne prolongé
- de drogue
- de troubles héréditaires.
3) Conjugaison déficiente .
- troubles héréditaires.
- Médicaments (chloramphénicol) (compétition)
- Altération de l'hépatocyte (hépatite, cirrhose)
4) Défaut d'excrétion .
- troubles héréditaires
- hépatite
- certaines drogues
5) Obstruction de la sortie de la bile.
- tumeurs
- pierres
En fonction de ces processus, il existe 3 classifications des ictères.
a) Première classification .
1. Ictère pré hépatique ou hématologique.
Le foie est normal mais il y a une hémolyse importante. S'il y a beaucoup d'Hb, la rate travaille un maximum, il y a donc formation de beaucoup de BNC et le foie travaille jusqu'à saturation et l'excès de BNC reste dans la circulation.
Analyses .
- Hyperbilirubinémie (le test de la bilirubine indirecte augmente mais pas celui de la bilirubine directe).
- Urobilinurie ; augmentation des sels biliaires dans l'urine.
- L'hémolyse sature l'haptoglobine. L'hémopexine prend le relais mais est aussi saturé.
- L'hémoglobine sort pas le rein.
Danger .
Si la bilirubine non conjuguée (BNC) augmente trop, elle précipite au niveau des membranes du SNC (noyaux gris centraux de l'encéphale).
2. Ictères hépatiques ou médicamenteux.
Il en existe de différentes origines ;
i) hépatocytaire .
- En cas d'hépatite avec cytolyse d'origine virale ou d'intoxication. On trouve de la bilirubine libre seule.
- En cas de déficience du métabolisme de la bilirubine suite à ;
- des troubles de la coagulation>>> hyperbilirubinémie libre
- défaut au niveau des enzymes de transformation >>> hyperbilirubinémie libre.
- Défaut d'excrétion >>> hyperbilirubinémie mixte.
ii) obstructive intrahépatique .
On parle de cholastase par obstruction biliaire des voies intrahépatiques ;
- cancer
- granulomateuse.
>>> hyperbilirubinémie conjuguée.
iii) Mixte ou indéterminée (les plus fréquentes) .
C'est-à-dire à la fois hépatocytaire et obstructive en cas d'hépatite aiguë avec cholastase. On observe une hyperbilirubinémie conjuguée.
3. Ictères post hépatiques ou chirurgicaux .
On observe une rétention de bilirubine conjuguée par blocage des voies extra hépatiques ;
- cancer de la tête du pancréas
- calculs dans le canal cholédoque.
b) Seconde classification.
- Ictères cholestatiques (intra et extra hépatiques)
- Ictères non cholestatiques.
c) Troisième classification .
1. Ictères à bilirubine libre (BNC)
a1 : Hémolytiques (le plus fréquent).
Héréditaire ou acquis. L'ictère est léger, les urines claires, les selles colorées ou normales. L'hémolyse provoque une anémie avec hyperbilirubinémie ; les muqueuses sont jaunes.
Analyse ; - réaction de Van Den Bergh ; (augmentation de la bilirubine indirecte, la directe
n'augmente pas).
- augmentation du fer sérique
- augmentation du nombre de réticulocytes (sauf chez le cheval)
a2 : Autres causes .
- augmentation de l'érythropoïèse inefficace
- défaut hépatocytaire
- déficience enzymatique.
2. Ictères à bilirubine conjuguée (BC).
a. Troubles de l'excrétion .
Elle est rare et héréditaire
b. Cholestatiques .
i) Obstruction extra hépatique .
C'est un ictère de rétention suite à un cancer, une lithiase ou du parasitisme.
SIGNES CLINIQUES :
- ictère très prononcé (bilirubine sous la peau)
- prurit (beaucoup de bilirubine)
- veines très foncées
- les sels biliaires n'arrivent plus aux intestins, il n'y a plus d'absorption des graisses ni de la Vit H, à la longue, il y a allongement du temps de Quick.
- Le foie augmente de volume.
AU NIVEAU BIOCHIMIQUE :
- hyperbilirubinémie conjuguée
- hypercholestérolémie (le cholestérol ne sort plus)
- augmentation des phosphatases alcalines et de la gamma GT car les hépatocytes normaux commencent à êtres abîmés.
ii) Obstruction intra hépatique .
Se rencontre en cas de parasitisme et de cancer. On retrouve les mêmes signes cliniques de façon beaucoup plus atténuée car certains canaux sont libres.
iii) Cholestase de l'hépatocyte .
Existe seulement chez le chien. Le plus souvent on a une hyperbilirubinémie mixte. On l'observe lors de cirrhose ou d'hépatites.
2. Hyberbilirubinémies des animaux domestiques .
a) chez le chien .
1) Interprétation de l'hyperbilirubinémie .
Le seuil rénal d'excrétion de la bilirubine est très bas, il y a donc très peu de bilirubine. Dès que le seuil est dépassé, la bilirubine est éliminée dans le sang, par conséquent, toute augmentation doit être prise au sérieux. La bilirubine peut être conjuguée au niveau du rein.
- la bilirubine indirecte augmente lors d'ictère hémolytique
- la bilirubine directe augmente lors d'ictère d'obstruction.
2) Urobilinogène urinaire .
L'urobiline et l'urobilinogène sont normalement présents dans l'urine du chien. Si on n'en trouve pas ;
- il ne faut pas directement conclure à une obstruction extra hépatique
- il faut faire des mesures sur plusieurs jours.
Une augmentation de l'urobilinurie peut signifier une pathologie hépatique ou pré hépatique.
Exemple : lors d'hépatite virale : le cycle entéro-hépatique est perturbé car le nombre de cellules intactes pour la captation a diminué. Il y a donc augmentation de la sortie d'urobilinogène (autant qu'en cas d'hémolyse excessive).
3) Bilirubine urinaire .
Chez 60 % des chiens, il y a de la BC dans les urines.
b) le cheval.
1) Hyperbilirubinémie dans de nombreux cas .
- Lors d'hémolyse il y a augmentation de la bilirubine du plasma.
- Lors d'ictère hémolytique ou hépatique, il y a augmentation de la bilirubine libre. Normalement BNC : 25 mg/dl de plasma et pas de BC. Chez le cheval,
l'hyperbilirubinémie n'est pas forcément un trouble...
- Dans toute sorte d'affections ; insuffisance cardiaque, constipation, pneumonie, coliques.
- Lors de jeûne, il y a mauvaise captation, les conjugaisons ne sont font pas bien.
Chez les herbivores, il peut y avoir un subictère qui n'a rien à voir avec la bilirubine. Ces espèces ingèrent en effet beaucoup de caroténoides dans les plantes qui ne sont pas métabolisés et qui donnent une très forte coloration au sang.
2) Composition urinaire .
- urobilinogène ; idem chien.
- Bilirubinurie : - Absente lors d'anémie hémolytique mais le bilirubine directe augmente
jusqu'à 100mgr/dl.
- Présente en cas d'affections hépatiques proprement dites (mais c'est très
rare chez le cheval)
c) Bovins
1) Bilirubinémie .
- Les affections hépatiques graves ne modifient pas beaucoup le taux de bilirubine plasmatique . On ne verra rien si la méthode de dosage n'est pas très sensible.
- Le foie infesté de douves avec cholestase : faible augmentation.
- Lors de crise hémolytique, il y a élévation importante.
2) Bilirubinurie .
Extrêmement rare chez le bovin.